Cáncer de Vejiga
y Cáncer o tumor de vía urinaria superior
Preguntas más frecuentes.

El tumor urotelial implica al cáncer de vejiga y el tumor de vías urinarias altas (cálices y pelvis renales y uréteres). En España el cáncer de vejiga es la quinta neoplasia más prevalente en hombres y mujeres; la octava causa de mortalidad oncológica y puede o no estar asociado a tumor en vía urinaria superior. El tumor de vía representa entre 5 al 10{4b49782db3f995a40dfc34d915e8b593b7c6ce93da1da91a0fd1a371a5028716} de los tumores uroteliales y aproximadamente el 17{4b49782db3f995a40dfc34d915e8b593b7c6ce93da1da91a0fd1a371a5028716} se diagnostica junto con un tumor vesical. (1 y 3).
El hábito tabáquico es el factor de riesgo más importante (aminas aromáticas e hidrocarburos policíclicos) responsable del 50 – 60 {4b49782db3f995a40dfc34d915e8b593b7c6ce93da1da91a0fd1a371a5028716} de los casos en varones y del 20 – 30{4b49782db3f995a40dfc34d915e8b593b7c6ce93da1da91a0fd1a371a5028716} en las mujeres (2 y 3). El fumador pasivo también está expuesto. La exposición ocupacional a carcinógenos es el segundo factor de riesgo. Aminas aromáticas, hidrocarburos policíclicos aromáticos e hidrocarburos clorados como se usan en industrias textiles, metalurgia, pinturas y tintes. Existe cierta susceptibilidad genética. También aumenta el riesgo de cáncer de vejiga el antecedente de radioterapia pélvica: radioterapia o braquiterapia de próstata o por cánceres ginecológicos, es aconsejable hacer un seguimiento periódico, se ha descrito un riesgo relativo de entre 2 y 4. (2).
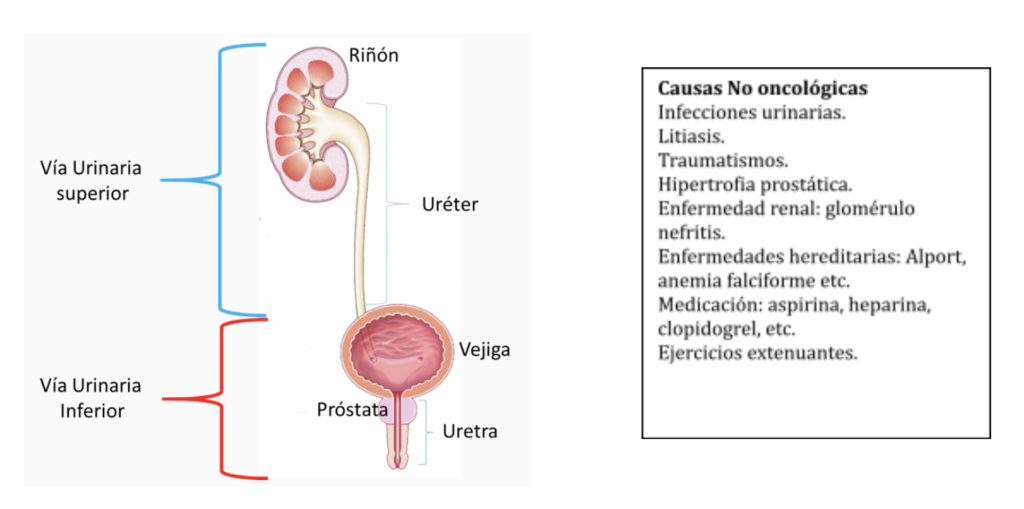
La vía urinaria, se divide en vía urinaria baja (Uretra, próstata y vejiga) y vía urinaria superior (uréteres y cálices y pelvis renales).
Así que cuando hay sangrado con la micción, este puede venir de cualquier parte de la vía urinaria. Debemos descartar que se trate de un tumor de vejiga y/o vía urinaria superior. La presencia de coágulos sin algún otro síntoma o signo asociado nos hace sospechar de tumor.
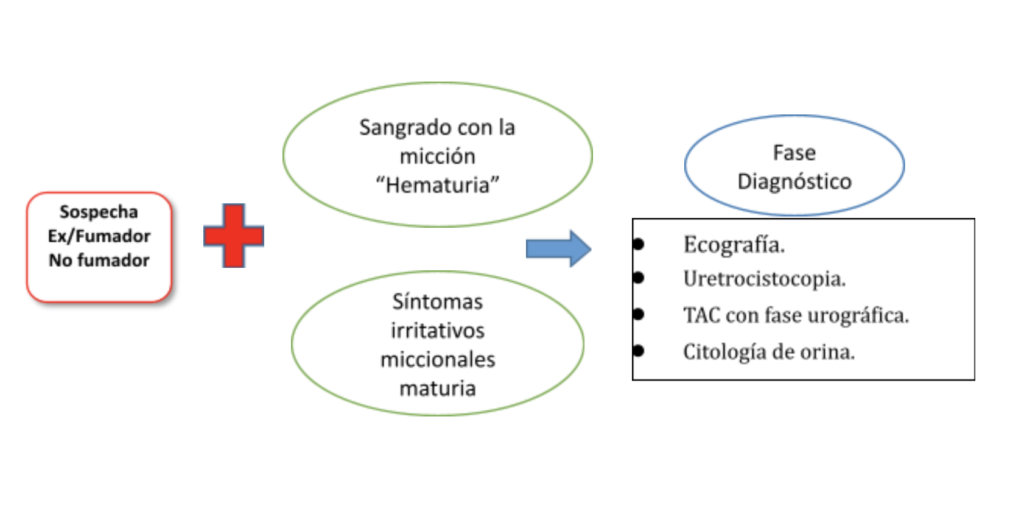
FASE DE SOSPECHA.
El signo más importante es la hematuria constante o intermitente (presencia de sangre en orina) principalmente la macro hematuria acompañada de coágulos y muchas veces sin otro síntoma y/o signo asociado; ante esto, nadie debería retrasar su vista al especialista. Pensar en esta posibilidad también, aquellas personas que presentan síntomas irritativos miccionales y que vienen siendo tratados como infección de orina y no mejoran, además los cultivos de orina suelen ser negativos.
La Macro hematuria (sangrado visible) es el síntoma más común en el 85{4b49782db3f995a40dfc34d915e8b593b7c6ce93da1da91a0fd1a371a5028716} de los pacientes. La prevalencia de cáncer es aproximadamente del 20{4b49782db3f995a40dfc34d915e8b593b7c6ce93da1da91a0fd1a371a5028716} en pacientes con macro hematuria. Mientras los pacientes que presentan micro hematuria (sangre vista sólo por microscopio) persistente la prevalencia es de aproximadamente 5{4b49782db3f995a40dfc34d915e8b593b7c6ce93da1da91a0fd1a371a5028716}. (3).
Take-home message. (Lo importante).
Paciente con macrohematuria persistente o intermitente, generalmente sin otro síntoma o signo asociado, es oportuno acudir al urólogo para descartar tumor urotelial.
Factor tabaco, no sólo afecta el pulmón, aumenta el riesgo de tumor urotelial.
Aconsejable pasar por el urólogo, por síntomas urinarios irritativos persistentes tratado muchas veces con antibióticos como si fueran infecciones de orina a pesar de tener cultivos de orina negativo.
FASE DIAGNOSTICA.
Por tanto, ante una hematuria hay que determinar de dónde viene (vía superior o inferior) y si hay un cáncer urotelial asociado o no.

Revisamos la vía urinaria inferior
- Ecografía, Uretrocistocopia (la mejor en este grupo) y la citología
Ecografía reno vesical. Nos permite una primera valoración de la vía urinaria, pero pierde sensibilidad en tumores vesicales pequeños.
Uretrocistoscopia. Es la prueba de referencia del diagnóstico y seguimiento. A diferencia de otros procedimientos endoscópicos, la Uretrocistocopia se hace manera ambulatoria, con anestesia local y es bien tolerado. Consiste en la introducción de un cistoscopio flexible por la uretra hasta llegar a la vejiga.
Citología de orina. Consiste mediante el análisis de una muestra de orina, buscar la presencia de células malignas. Un resultado positivo se asocia a cánceres de mayor grado.
Revisamos la vía urinaria superior
- TAC y ureterorrenoscopia (la mejor en este grupo), en algunos casos se requerirá URO resonancia magnética.
Tomografía axial computarizada (TAC). El objetivo es valorar la vía urinaria por encima de la vejiga (Vía urinario superior: uréteres y riñón), por la posibilidad que la causa del sangrado sea un tumor de vía urinaria superior. Pero también da información de la vejiga.
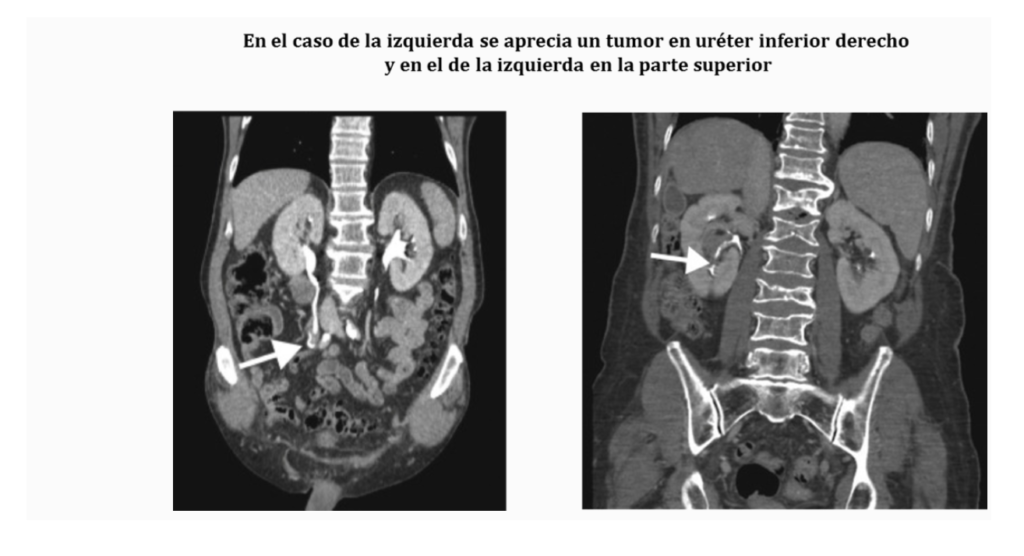
Ureterorrenoscopia:
Consiste en la introducción de un ureterorrenoscopio flexible o rígido por los uréteres hacia los riñones, lo que permite visualizar, biopsiar y tratar el uréter y la pelvis – cálices renales. Se tiene que hacer bajo anestesia locorregional o general.
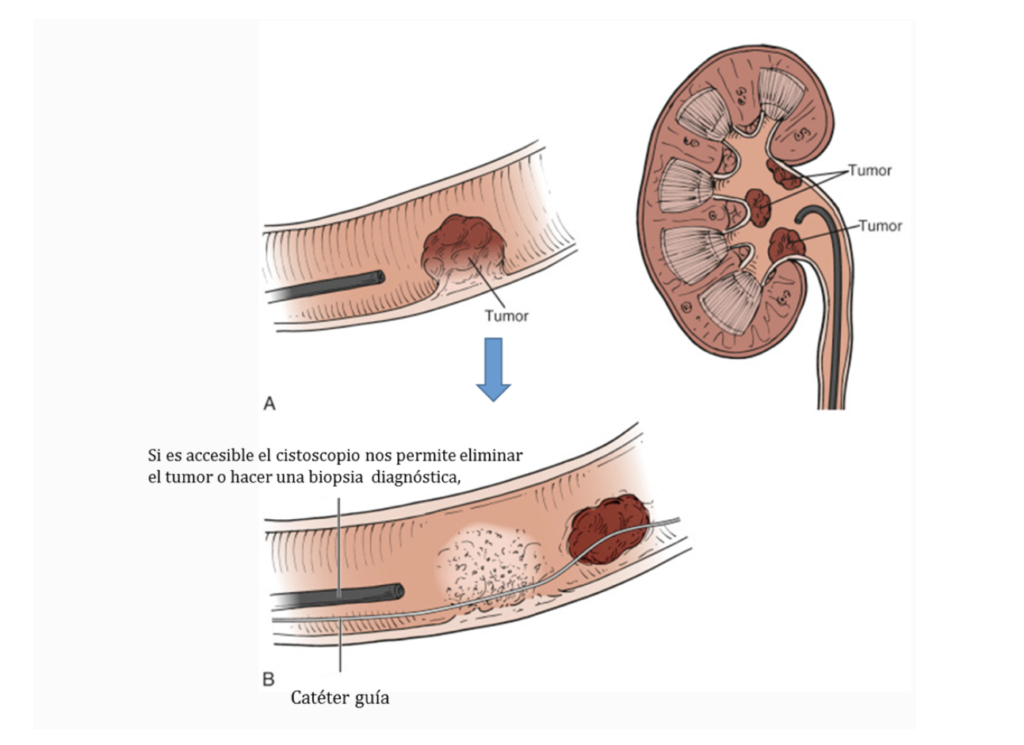
Take-home message. (Importante).
- La endoscopia: Uretrocistocopia y la ureteroscopia son herramientas valiosas para el diagnóstico y tratamiento.
Es aconsejable en la hematuria estudiar la vejiga (Uretrocistocopia) y vía urinaria superior (TAC y si hay dudas ureteroscopia).
FASE TRATAMIENTO.
Preguntas más frecuentes.

Nuevamente es importante determinar el estadio de la enfermedad, para poder elegir la terapia idónea.
Al igual que otros cánceres decir que uno tiene cáncer de vejiga no es suficiente. Tenemos que saber sus características y si está sólo en la vejiga o también por fuera de ella (locamente avanzado (en la pelvis) y/o distancia (metástasis). Para esto nos valemos de una clasificación clínica (exploraciones y pruebas complementarias) y patológica (resultados de la resección transuretral o RTU). Así pues, tenemos que asignarle un grupo de riesgo.
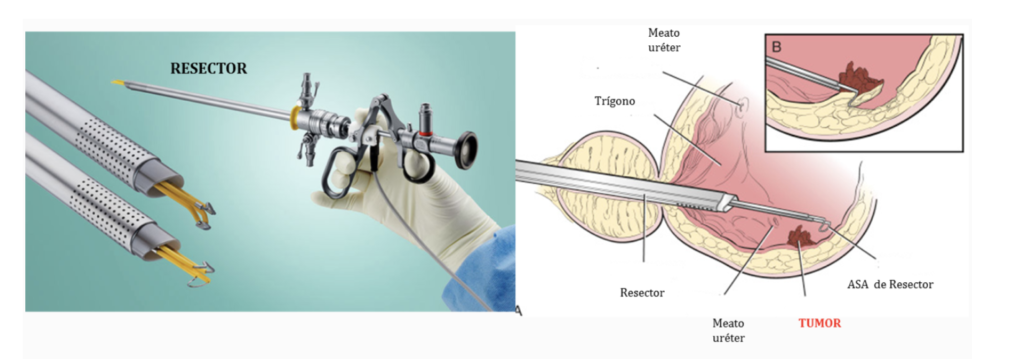
Resección transuretral de vejiga (RTU). Es el tratamiento inicial de los tumores de vejiga, tiene el objetivo de eliminar la lesión visible además de proporcionar la histología y el estadio tumoral. Se suele hacer con anestesia locorregional.
Una vez diagnosticado el tumor de la vejiga, mediante la ayuda de un Resector se extrae el tumor y está es clave para poder identificar las características que es lo que determina los próximos pasos.
El Resector entra por la uretra y mediante una cuchilla con energía nos permite cortar y coagular la zona.
El tumor que se extrae se envía al patólogo quien da el dictamen final. Una manera práctica para entender el tumor urotelial y su agresividad, imaginémonos un árbol y su raíz.
El grado lo determina el patólogo en las “hojas” y el estadio según la profundidad de las “raíces” en las distintas capas de la vejiga.
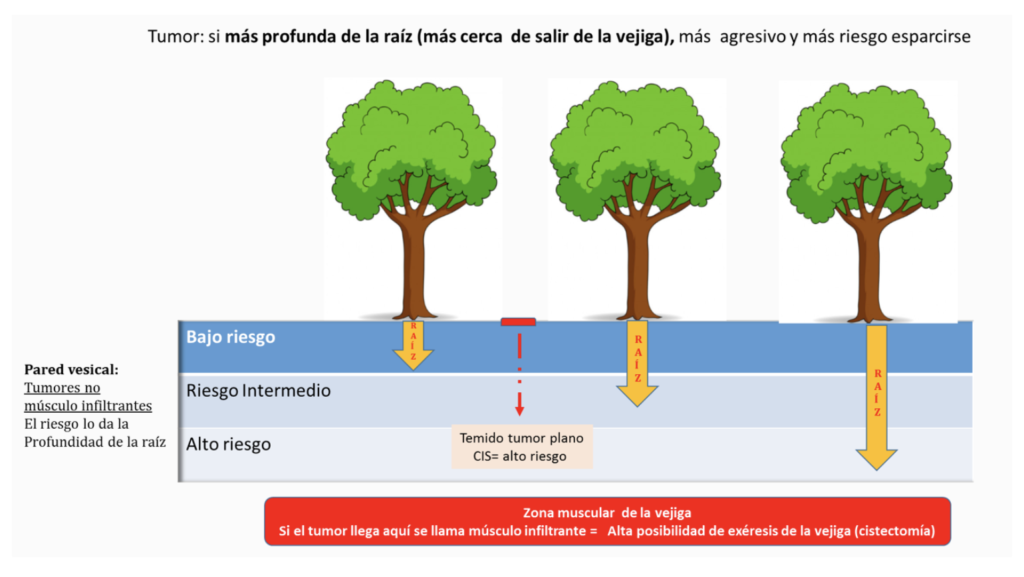

Lo que nos informe el patólogo: NOS VA A DAR la agresividad, el poder predecir el riesgo de recidiva (que vuelva a salir) y progresión a un tumor no resecable o a metástasis.
Riesgo | Opciones de tratamiento | |
TUMORES NO MÚSCULO INVASIVO. | ||
Bajo | Tumor único, Papilar, <3 cm | Controles |
Intermedio | Tumores que no se adecuan en las categorías bajo riesgo o alto riesgo. | Mitomicina BCG. ENDA mitomicina. |
Alto riesgo | T1 AG G3 CIS Múltiple, recurrente y >3cm Subgrupo de muy alto riesgo:
| BCG Cistectomía. Preservación vesical (radioterapia y quimioterapia) |
TUMORES MÚSCULO INVASIVO. | ||
T2 T3 T4 | Cistectomía. Preservación vesical (radioterapia y quimioterapia). Quimioterapia. | |
Grado 1: bien diferenciado — Grado 2: moderadamente diferenciado — Grado 3: mal diferenciado. Alto grado AG (algunos G2 son AG) – Bajo grado BG.
Cáncer de vejiga no músculo invasivo,
hace referencia a la no afectación de las paredes musculares de la vejiga (lo que se conoce como no infiltrante); según el grado concomitante se clasifican en bajo, intermedio y alto grado, estos dos últimos generalmente llevan un tratamiento complementario (adyuvante) para reducir el riesgo de reaparición y/o progresión. Los tratamientos adyuvantes son quimioterapicos que se administran dentro de la vejiga (mitomicina) o Inmunoterapia (bacilo de Calmette-Guérin “BCG”), y estos tratamientos NO suelen tener efectos sistémicos, sino solo locales.
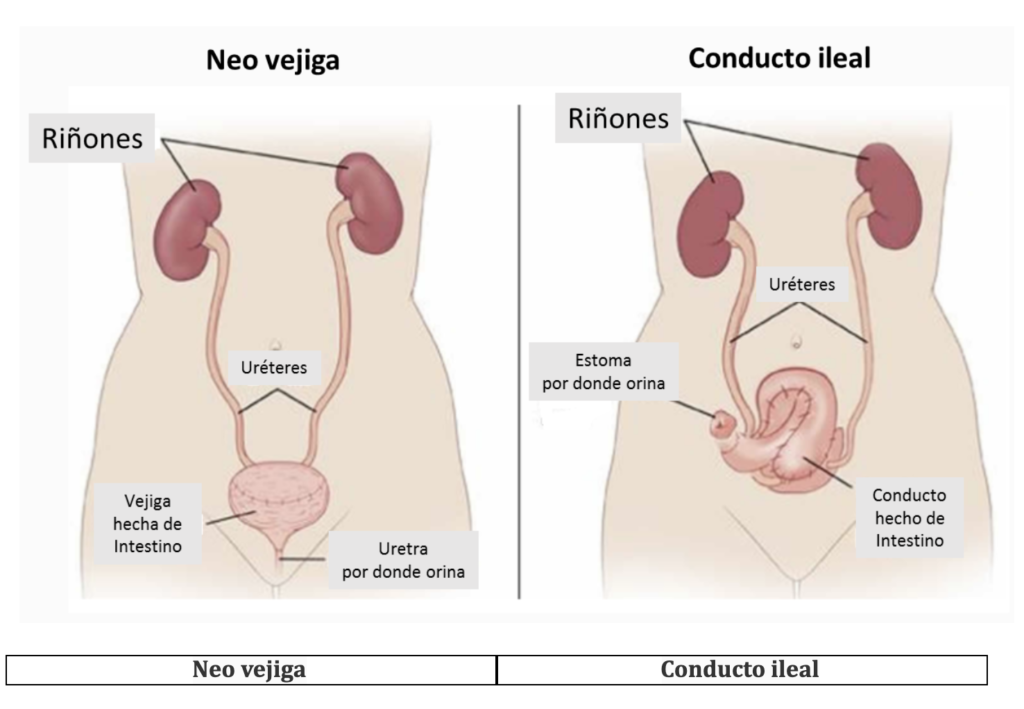
Cáncer de Vejiga Músculo Invasivo; puede debutar como tal (25{4b49782db3f995a40dfc34d915e8b593b7c6ce93da1da91a0fd1a371a5028716} de los tumores iniciales) o progresar desde un tumor no músculo invasivo. Por lo General nos lleva a tratamientos más radicales como cistectomía radical con derivación urinaria, que consiste en extirpar por completo la vejiga y los ganglios de la pelvis; además en el caso de los varones se incluye la próstata y en las mujeres vagina y útero, utilizando un segmento de intestino (íleon) para hacer un reservorio de orina. Algunas veces requiere asociarlo a quimioterapia y/o inmunoterapias sistémicas.
Instilaciones de medicamentos intra Vesical
- Mitomicina (quimioterapia): se puede administrar justo después de la RTU. Tiene la finalidad de eliminar células tumorales viables que permanecen tras la RTU (quimio resección) y prevenir la implantación tumoral. También se indica de manera programada para reducir el riego de recidiva sobre todos en tumores multifocales de bajo grado o recidivantes y también en aquellos de riesgo intermedio y así para aumentar el intervalo libre de recurrencia (2 y 3)
- BCG (inmunoterapia): Adecuado para tumores de no músculo invasivos de alto riesgo ha demostrado reducir las tasas de recidiva y al menos retrasa la progresión tumoral a músculo invasivo. (2 y 3).
Neo vejiga | Conducto ileal |
|
|
Tumor de vías. Hace referencia a la afectación del tumor por encima de la vejiga (uréteres y/o riñón), el tratamiento pude ir desde la eliminación por vía endoscópica (usando orificios naturales) hasta tener que sacar parcial o totalmente la vía urinaria superior afectada.

Take-home message. (Importante).
- Ante un tumor de vía urinaria siempre que se pueda se intentara preservar el riñón y el uréter mediante tratamiento endoscópico, si no es viable se hará nefroureterectomía.
- La muestra que obtengamos de la vejiga y/o vía urinaria, ya sea por RTU o Ureterorrenoscopia es clave para saber la agresividad, poder predecir el riesgo de recidiva, progresión del tumor y sobre todo escoger el manejo idóneo con la asociación de tratamientos adyuvantes locales o sistémicos
Si el tumor afecta la capa muscular, en la mayoría de los casos hay que realizar cistectomía, aunque un 25{4b49782db3f995a40dfc34d915e8b593b7c6ce93da1da91a0fd1a371a5028716} de los casos se puede intentar inicialmente la preservación vesical asociando una RTU radical, radioterapia local y quimioterapia radiosensibilizante. Esta opción da los mismos resultados oncológicos que la cistectomía, y tiene unas tasas de preservación vesical de aproximadamente un 60-70{4b49782db3f995a40dfc34d915e8b593b7c6ce93da1da91a0fd1a371a5028716}.
Todos los tratamientos quirúrgicos del tumor vesical infiltrante requieren un control exhaustivo como mínimo 10 años.
La alta posibilidad de recidiva el tumor vesical no músculo infiltrante requiere un seguimiento prácticamente de por vida
REFERENCIAS.
- Sociedad Española de Oncología médica (SEOM). Las cifras del cáncer en España 2020.
- European Association of Urology (EAU). Guideline 2020. Muscle-invasive and Metastatic Bladder Cancer and Primary Urethral Carcinoma.
- Partin, Alan W., MD, PhD. Campbell-Walsh-Wein Urology, Twelfth Edition. 2021.
- Smith, Joseph A., Jr., MD. Hinman’s Atlas of Urologic Surgery, Fourth Edition. 2018.
-
HOSPITAL VITHAS 9 DE OCTUBRE DE VALENCIA
Consulta Número 31
Segunda Planta del Edificio de Consultas Externas
Av. Valle de la Ballestera, 59
Teléfono: 963 17 99 31
-
HOSPITAL VITHAS CONSUELO DE VALENCIA
Consulta Número 6
Tercer piso
Teléfono: 963 17 78 00
Horario de atención
-
Lunes a Jueves de 15h a 19h30
Viernes de 9h30 a 13h39 y de 15h a 18h

